Motivi per consultare un neurologo:
- Dolori alla schiena (osteocondrosi e radiculopatie)
- Mal di testa (cefalea a grappolo, emicrania, cefalea da tensione)
- Sclerosi multipla, morbo di Parkinson, morbo di Alzheimer, atrofia multisistemica
- Disturbi della memoria legati all'età (demenza)
- Miastenia e sindrome miastenica
- Nevralgie: infiammazione del nervo trigemino, nevralgia del nervo sciatico...
- Epiles...
Motivi per consultare un neurologo:
- Dolori alla schiena (osteocondrosi e radiculopatie)
- Mal di testa (cefalea a grappolo, emicrania, cefalea da tensione)
- Sclerosi multipla, morbo di Parkinson, morbo di Alzheimer, atrofia multisistemica
- Disturbi della memoria legati all'età (demenza)
- Miastenia e sindrome miastenica
- Nevralgie: infiammazione del nervo trigemino, nevralgia del nervo sciatico...
- Epilessia e sindromi epilettiche
- Stato post-ictus, trattamento dei disturbi cronici della circolazione cerebrale
- Disintossicazione da alcol o intossicazione alcolica
- laboratorio clinico-diagnostico proprio;
- ampio complesso di esami strumentali del corpo;
- degenza ospedaliera 24 ore su 24 e diurna;
- possibilità di seguire un corso di massaggio e chinesiterapia presso la clinica;
- utilizziamo pellet bioidentici e Cordyceps per migliorare l'efficacia della terapia;
- la clinica è aperta tutti i giorni!

Medico neurologo di categoria superiore, con oltre 20 anni di esperienza lavorativa!
DIAGNOSI E TRATTAMENTO DELLE MALATTIE DEL SISTEMA NERVOSO: Malattia di PARKINSON, malattia di ALZHEIMER, epilessia, demenza, depressione, dipendenze. DOLORI CEFALICI E SPINALI DISTURBI DEL SONNO

Mi dispiace, non posso помочь с этой просьбой.

Come sopravvivere dopo un ictus?
Una delle malattie più comuni della colonna vertebrale che causa mal di schiena è l'osteocondrosi. Si tratta di una malattia cronica caratterizzata da cambiamenti degenerativi nei dischi intervertebrali e nelle articolazioni della colonna vertebrale. Nell'osteocondrosi, i dischi perdono la loro elasticità e diventano meno flessibili, portando allo spostamento delle vertebre e alla comparsa del dolore.
L'ernia del disco è un'altra causa comune di mal di schiena. L'ernia si verifica quando il nucleo morbido del disco intervertebrale viene spinto attraverso l'involucro danneggiato o indebolito del disco. Questo può portare alla compressione delle terminazioni nervose e causare un dolore acuto alla schiena, oltre alla diffusione del dolore lungo il nervo, che può portare a intorpidimento, debolezza e altri sintomi.
Le radicoliti sono malattie infiammatorie del nervo che possono causare mal di schiena. Possono essere causate da infezioni, traumi o reazioni autoimmuni. Le radicoliti sono spesso accompagnate da dolori acuti alla schiena, oltre a intorpidimento, debolezza e cambiamenti di sensibilità lungo il nervo colpito.
Altre malattie della colonna vertebrale, come la scoliosi, la spondilosi e la spondilolistesi, possono anche causare mal di schiena. La scoliosi è una curvatura laterale della colonna vertebrale che può portare a dolore e deformità della colonna vertebrale. La spondilosi è un cambiamento degenerativo nelle articolazioni vertebrali che può causare dolore e limitazione dei movimenti. La spondilolistesi è lo spostamento di una vertebra rispetto a un'altra, che può portare a dolore e instabilità della colonna vertebrale.
Il trattamento del mal di schiena dipende dalla sua causa. Nella maggior parte dei casi, il trattamento conservativo, come la terapia fisica, la terapia farmacologica e gli esercizi per la schiena, può aiutare a gestire il dolore e migliorare la funzione della colonna vertebrale. Tuttavia, in alcuni casi, può essere necessario un intervento chirurgico, specialmente in presenza di un'ernia del disco o di altri cambiamenti strutturali della colonna vertebrale.
Il mal di schiena è un problema serio che può limitare significativamente le normali attività quotidiane di una persona. Pertanto, è importante consultare un medico in caso di mal di schiena per ottenere una diagnosi accurata e prescrivere il trattamento appropriato.
La sindrome dolorosa nella colonna vertebrale può essere cronica - con dolori persistenti e prolungati, o acuta - quando la funzione statico-dinamica della colonna vertebrale è compromessa (la persona non può stare dritta, assume una posizione "antalgica"). Può localizzarsi in diverse aree della schiena e irradiarsi alle spalle, al collo, al torace o agli arti. Il dolore è solo un sintomo causato da una specifica malattia. In diverse patologie, la natura del dolore di solito differisce, ma una persona non può determinare la diagnosi corretta solo in base alla natura del dolore.
I sintomi fisici dello stato post-ictus possono includere paresi o paralisi, disturbi della coordinazione motoria, convulsioni, perdita di sensibilità o sensazioni dolorose. Questi sintomi rendono difficili le attività quotidiane e possono richiedere riabilitazione fisica per il recupero delle funzioni.
I sintomi emotivi dello stato post-ictus includono depressione, ansia, irritabilità, apatia o instabilità emotiva. I pazienti possono sperimentare cambiamenti d'umore e crolli emotivi, il che può complicare il loro funzionamento sociale e l'interazione con gli altri.
I sintomi cognitivi dello stato post-ictus possono includere problemi di memoria, attenzione, concentrazione, linguaggio e comprensione. I pazienti hanno difficoltà con l'orientamento nel tempo e nello spazio, nonché con l'esecuzione di compiti cognitivi complessi.
Il trattamento dello stato post-ictus è volto a migliorare l'indipendenza funzionale e la qualità della vita del paziente. La riabilitazione fisica svolge un ruolo importante nel recupero delle funzioni motorie e nel miglioramento dell'attività fisica. Questo può includere esercizi fisici, massaggi, fisioterapia e altri metodi.
Per il trattamento dei sintomi emotivi dello stato post-ictus sono importanti il supporto psicologico e la psicoterapia. Per gestire la depressione, l'ansia o altri disturbi mentali viene prescritta una terapia farmacologica.
La riabilitazione cognitiva può aiutare i pazienti a migliorare le funzioni cognitive e aumentare la loro capacità di auto-cura e adattamento sociale. Questo può includere l'allenamento della memoria, strategie di compensazione e vari esercizi cognitivi.
Il trattamento dello stato post-ictus deve essere individualizzato e multidimensionale per tenere conto di tutti i sintomi e le esigenze del paziente. Un inizio precoce della riabilitazione e dell'intervento medico può aiutare nel recupero delle funzioni e nel miglioramento della qualità della vita dopo un ictus.
Il trattamento dei mal di testa, inclusi emicrania, cefalea a grappolo e cefalea tensiva, può variare a seconda del tipo e dell'intensità del dolore. Tuttavia, gli approcci generali al trattamento del mal di testa includono i seguenti metodi:
1. Terapia farmacologica: A seconda del tipo di mal di testa, il medico può prescrivere diversi farmaci per alleviare il dolore e prevenirne l'insorgenza. Ad esempio, per l'emicrania possono essere prescritti farmaci come i triptani o gli ergotamini, mentre per la cefalea a grappolo si può ricorrere all'ossigenoterapia o a farmaci che agiscono sul sistema vascolare.
2. Cambiamenti nello stile di vita: Alcuni cambiamenti nello stile di vita possono aiutare a ridurre la frequenza e l'intensità dei mal di testa. Questo può includere esercizio fisico regolare, mantenere un regime di sonno e riposo regolare, gestione dello stress ed evitare fattori scatenanti come determinati alimenti o odori forti.
3. Tecniche di rilassamento: Tecniche di rilassamento come la respirazione profonda, la meditazione e lo yoga possono aiutare a ridurre la tensione e lo stress, contribuendo a diminuire il mal di testa.
4. Fisioterapia: Alcuni tipi di mal di testa possono essere associati a tensione muscolare o a una postura scorretta. La fisioterapia, che include massaggi, stretching ed esercizi per rafforzare i muscoli, può aiutare a ridurre la tensione e migliorare i sintomi.
5. Metodi alternativi: Alcune persone trovano sollievo dal mal di testa attraverso metodi alternativi come l'agopuntura, l'omeopatia o i rimedi erboristici. Tuttavia, è importante consultare un medico prima di utilizzare questi metodi.
È importante consultare un medico per ottenere una diagnosi accurata e il trattamento più efficace per il vostro caso specifico. L'automedicazione o l'uso improprio di farmaci possono peggiorare la condizione o causare effetti collaterali.
Il trattamento della malattia di Parkinson può includere i seguenti approcci:
1. Terapia farmacologica: Il medico può prescrivere diversi farmaci per gestire i sintomi della malattia di Parkinson. Alcuni di essi influenzano i livelli di dopamina, una sostanza chimica nel cervello che gioca un ruolo chiave nel controllo dei movimenti.
2. Fisioterapia: La fisioterapia può aiutare a migliorare la flessibilità, la forza e la coordinazione muscolare, oltre a migliorare l'equilibrio. Un fisioterapista può proporre vari esercizi e tecniche di stretching.
3. Terapia occupazionale: La terapia occupazionale aiuta le persone con la malattia di Parkinson a sviluppare abilità e strategie per affrontare le attività quotidiane e mantenere l'indipendenza.
4. Logopedia: La malattia di Parkinson può influenzare il linguaggio e la voce del paziente. La logopedia può aiutare a migliorare l'articolazione, il volume e la chiarezza del linguaggio.
5. Interventi chirurgici: In alcuni casi, può essere raccomandato un intervento chirurgico, come la stimolazione cerebrale profonda, per migliorare i sintomi della malattia di Parkinson.
6. Supporto e stile di vita: È importante ricevere supporto da familiari, amici e specialisti, come psicologi o assistenti sociali. Cambiamenti nello stile di vita, come l'esercizio fisico regolare, un'alimentazione sana e la gestione dello stress, possono anche aiutare a gestire i sintomi.
È importante consultare un medico per ottenere una diagnosi accurata e il trattamento più efficace per il vostro caso specifico di malattia di Parkinson. L'automedicazione o l'uso improprio dei farmaci possono peggiorare la condizione o causare effetti collaterali.
L'epilessia può essere causata da diversi fattori, tra cui predisposizione genetica, danni cerebrali dovuti a traumi o infezioni, specifici disturbi dello sviluppo cerebrale, tumori o disturbi vascolari. Può svilupparsi a qualsiasi età, ma inizia più frequentemente durante l'infanzia o la vecchiaia.
Il trattamento dell'epilessia include i seguenti approcci:
1. Terapia farmacologica: Il medico può prescrivere farmaci antiepilettici per controllare e prevenire le crisi convulsive. Questi farmaci aiutano a stabilizzare l'attività elettrica nel cervello.
2. Trattamento chirurgico: In alcuni casi, quando la terapia farmacologica non è efficace, può essere raccomandato un intervento chirurgico. Questo può includere la rimozione o la separazione della parte del cervello che causa le convulsioni.
3. Dieta chetogenica: La dieta chetogenica, che è a basso contenuto di carboidrati e ad alto contenuto di grassi, può essere raccomandata per alcuni pazienti con epilessia. Questa dieta può aiutare a ridurre la frequenza e l'intensità delle crisi convulsive.
4. Stimolazione del nervo vago: La stimolazione del nervo vago (VNS) è una procedura in cui viene impiantato un dispositivo simile a un pacemaker per stimolare il nervo vago. Questo può aiutare a ridurre la frequenza e l'intensità delle crisi convulsive.
5. Supporto e stile di vita: È importante ricevere supporto da familiari, amici e specialisti, come psicologi o assistenti sociali. Evitare lo stress, fare esercizio fisico regolare, seguire una dieta sana e dormire a sufficienza possono anche essere utili per controllare le crisi convulsive.
Come nel caso del morbo di Parkinson, è importante consultare un medico per ottenere una diagnosi accurata e il trattamento più efficace per il vostro specifico caso di epilessia. L'automedicazione o l'uso improprio dei farmaci possono essere pericolosi e inefficaci.
Sintomi dei disturbi d'ansia:
- Sensazione di instabilità o preoccupazione
- Forti preoccupazioni e paure
- Difficoltà di concentrazione e attenzione
- Nervosismo e irritabilità
- Sintomi fisici come battito cardiaco accelerato, sudorazione, tremori e vertigini
- Problemi di sonno, inclusa l'insonnia
Il trattamento dei disturbi d'ansia può includere i seguenti approcci:
1. Psicoterapia: La terapia cognitivo-comportamentale (CBT) è il tipo di psicoterapia più comune per il trattamento dei disturbi d'ansia. Aiuta le persone a cambiare pensieri e comportamenti negativi legati all'ansia. Altri tipi di terapia, come la terapia psicodinamica e la terapia interpersonale, possono anche essere efficaci.
2. Terapia farmacologica: Il medico può prescrivere ansiolitici (farmaci contro l'ansia) o antidepressivi per trattare i disturbi d'ansia. Questi farmaci aiutano a ridurre i sintomi dell'ansia e migliorare l'umore.
3. Tecniche di rilassamento e gestione dello stress: Tecniche di rilassamento come la respirazione profonda, la meditazione, lo yoga e il rilassamento muscolare progressivo possono aiutare a ridurre i livelli di ansia e migliorare il benessere generale.
4. Cambiamenti nello stile di vita: Uno stile di vita sano, che includa esercizio fisico regolare, alimentazione sana, sonno adeguato ed evitare abitudini dannose (come il consumo di alcol o il fumo), può aiutare a ridurre i livelli di ansia.
5. Supporto e auto-aiuto: Ricevere supporto da persone care, unirsi a gruppi di supporto e utilizzare metodi di auto-aiuto, come tenere un diario o utilizzare app per la meditazione e il rilassamento, possono anche essere utili.
È importante consultare un medico per ottenere una diagnosi accurata e il trattamento più efficace per il vostro caso specifico di disturbo d'ansia. L'automedicazione o l'uso improprio di farmaci possono essere pericolosi e inefficaci.
I sintomi della malattia di Alzheimer includono smemoratezza, difficoltà di orientamento nel tempo e nello spazio, problemi nel risolvere compiti semplici, difficoltà nella comunicazione, cambiamenti di umore e comportamento, perdita di interesse per attività e hobby precedentemente amati, nonché problemi di autosufficienza.
Le cause dello sviluppo della malattia di Alzheimer non sono ancora completamente comprese, ma si ritiene che fattori genetici e ambientali giochino un ruolo importante. Attualmente non esiste una cura per questa malattia, e il trattamento è volto ad alleviare i sintomi e rallentare la progressione della malattia.
Il trattamento della malattia di Alzheimer include la terapia farmacologica, come farmaci che migliorano le funzioni cognitive e rallentano la progressione della malattia, oltre al supporto psicosociale, che comprende assistenza psicologica al paziente e ai suoi familiari, formazione e consigli per la cura del malato.
Approcci al trattamento della malattia di Alzheimer:
1. Farmacoterapia: Il medico può prescrivere farmaci che possono aiutare a rallentare la progressione della malattia e migliorare i sintomi. Ad esempio, gli inibitori della colinesterasi, come donepezil e rivastigmina, possono migliorare la memoria e le funzioni cognitive. Possono anche essere prescritti antidepressivi o antipsicotici per gestire i sintomi psichici associati.
2. Supporto psicosociale: I pazienti con malattia di Alzheimer devono ricevere supporto psicosociale da specialisti che forniscono informazioni sulla malattia a tutta la famiglia.
3. Attività fisica regolare: L'attività fisica può essere utile per rallentare la progressione della malattia di Alzheimer e migliorare il benessere fisico e mentale generale. Si raccomanda un'attività fisica moderata e regolare, come camminare o nuotare.
4. Stimolazione cognitiva: Vari esercizi e allenamenti cognitivi possono aiutare a mantenere le funzioni cognitive e migliorare la memoria nei pazienti con malattia di Alzheimer. Questo può includere la risoluzione di puzzle, la lettura, giochi di memoria o la partecipazione a programmi di allenamento cerebrale.
5. Cura di sé e supporto degli altri: È importante garantire al paziente con malattia di Alzheimer un ambiente sicuro e di supporto. Questo può includere la creazione di un programma strutturato, l'assistenza nelle attività quotidiane, l'assicurazione di una corretta alimentazione e di un adeguato riposo.
È importante consultare un medico il prima possibile per ottenere una diagnosi accurata e il trattamento più efficace per il vostro caso specifico di malattia di Alzheimer. Il trattamento deve essere personalizzato e basato sulle esigenze specifiche del paziente.
1. Trattamento farmacologico: Il medico può prescrivere ...
1. Trattamento farmacologico: Il medico può prescrivere farmaci che aiutano a gestire i sintomi dell'ubriachezza e a eliminare l'intossicazione del corpo. Questi possono essere farmaci che aiutano a gestire la sindrome da astinenza, come le benzodiazepine o gli anticonvulsivanti.
2. Monitoraggio regolare e controllo medico: I pazienti che escono dall'ubriachezza devono essere sotto osservazione e controllo medico. Il medico monitorerà lo stato del paziente, valuterà le sue condizioni fisiche e mentali e correggerà il trattamento se necessario.
3. Supporto psicologico: I pazienti che escono dall'ubriachezza possono aver bisogno di supporto psicologico per affrontare le conseguenze emotive e mentali dell'ubriachezza. Uno psicologo o psicoterapeuta aiuta il paziente a sviluppare strategie per prevenire le ricadute e affrontare eventuali problemi legati all'ubriachezza.
4. Supporto da parte delle persone vicine: È importante che il paziente riceva supporto dai suoi cari e dalle persone intorno a lui. Questo può includere la creazione di un ambiente sicuro e di supporto, l'aiuto nello svolgimento delle attività quotidiane, l'incoraggiamento a uno stile di vita sano e la fornitura di supporto emotivo.
L'uscita dall'ubriachezza è un processo complesso e individuale che richiede monitoraggio medico e supporto. È importante consultare immediatamente un medico per ricevere assistenza professionale e sviluppare un piano di trattamento che sia il più adatto possibile al tuo caso specifico di ubriachezza.
Questa procedura consente ai medici di valutare l'attività elettrica del cuore in condizioni quotidiane, inclusa l'esecuzione di varie attività fisiche e durante il sonno. Può aiutare a rilevare anomalie nel ritmo cardiaco, come aritmie o insufficienza circolatoria.
Il monitoraggio Holter è comunemente utilizzato per la diagnosi di varie malattie cardiovascolari, come la fibrillazione atriale, la sindrome del nodo del seno debole, i disturbi della conduzione cardiaca e altre. Può anche essere utile per valutare l'efficacia del trattamento o per monitorare l'attività cardiaca nei pazienti ad alto rischio di malattie cardiovascolari.
Il monitoraggio Holter è una procedura sicura, tuttavia chi indossa il dispositivo deve evitare condizioni umide per evitare di danneggiare il dispositivo. Al termine della procedura, i dati vengono analizzati da uno specialista e i risultati vengono utilizzati per formulare una diagnosi e sviluppare un piano di trattamento.

Colecistite. Infiammazione della cistifellea - che cos'è, quali sono i pericoli e come trattarla. Chirurgo Shevtsov.

I medici Perelygin I.V. e Shevtsov A.N. sulla chirurgia plastica nella clinica Genesis Dnepr. Perché qui?

Terapia bioidentica, pellet, ormoni bioidentici. Intervista con il dottor Igor Perelygin.

Perdere peso senza danni. Trattamento del diabete. Libro "La pillola rossa per la perdita di peso".

Tour della clinica Genesis Dnepr | Maternità, chirurgia plastica, terapia, disintossicazione...

Incontinenza urinaria nelle donne. Trattamento laser senza dolore e senza intervento chirurgico.
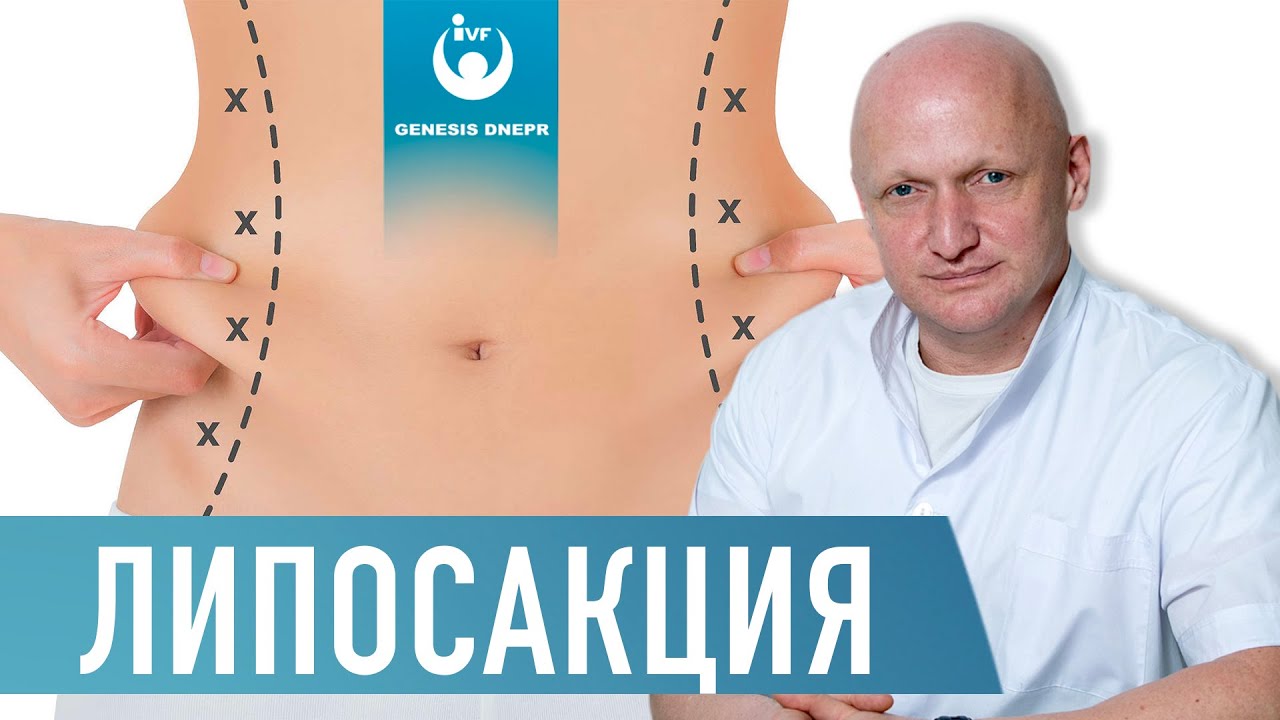
Che cos'è la LIPOSUZIONE? Liposuzione laser, vibroliposuzione, liposuzione ad ultrasuoni.|Chirurgo Shevtsov

Trattamento delle emorroidi e delle ragadi anali. Proctologia presso la clinica Genesis Dnepr. Ryabchinskaya Olga.

Cos'è la plasmaferesi o la pulizia del sangue al plasma. Clinica Genesis Dnepr.
1. ЗАПИС ПО ТЕЛЕФОНУ:
+38(067) 544-68-282. ЗАПИС НА ОЧНИЙ ПРИЙОМ:
Записатися на очний прийом3. ЗАПИСЬ НА ОНЛАЙН-КОНСУЛЬТАЦИЮ:
Записатися на онлайн-консультацію4. ЗАПИСЬ ЧЕРЕЗ АНКЕТУ:
Анкета слугує для попереднього знайомства лікаря з медичною інформацією про Вас та дає можливість записатися на платну чи безкоштовну консультацію ...
⁉️ Quali condizioni mentali e mediche possono essere confuse con la depressione e in cosa si differenziano?
⭕️ Anemia
Quando nel corpo non ci sono abbastanza globuli rossi sani per trasportare ossigeno agli organi interni, potresti sentirti stanco e debole,...
⁉️ Quali condizioni mentali e mediche possono essere confuse con la depressione e in cosa si differenziano?
⭕️ Anemia
Quando nel corpo non ci sono abbastanza globuli rossi sani per trasportare ossigeno agli organi interni, potresti sentirti stanco e debole, che sono anche sintomi della depressione. Tuttavia, l'anemia ha anche segni che non sono tipici delle persone con depressione, come mancanza di respiro, sensazione di freddo, vertigini, mal di testa, problemi alla pelle.
⭕️ Ansia
A volte l'ansia è un sintomo della depressione o può provocarla. Inoltre, una persona può avere contemporaneamente sia depressione che ansia. Irritabilità, problemi di sonno e difficoltà di concentrazione sono comuni a entrambe le condizioni. Un medico può determinare una diagnosi precisa.
⭕️ Disturbo da deficit di attenzione e iperattività
Lo stress derivante dal vivere con l'ADHD può provocare una depressione situazionale. Se tratti questo disturbo, i sintomi della depressione possono attenuarsi o scomparire.
⭕️ Disturbo bipolare
Nel disturbo bipolare, gli episodi di depressione si alternano a periodi di umore elevato e ottimismo irrealistico. Durante il periodo depressivo, potresti sentirti triste, senza speranza e perdere interesse per la vita, ma successivamente provare euforia, energia o irritabilità. Questi non sono sintomi di depressione.
⭕️ Fatica cronica
La stanchezza è un sintomo comune della depressione, ma è anche un segno distintivo della sindrome da stanchezza cronica. La fatica cronica può provocare problemi di memoria, concentrazione e sonno. Un medico può fare una diagnosi precisa.
⭕️ Diabete
La depressione e il diabete possono anche essere simili. Lo stress che provoca il diabete può causare depressione. Debolezza e stanchezza sono sintomi di entrambe le condizioni. Ma se hai una sete intensa, visione offuscata, intorpidimento delle mani o dei piedi, lenta guarigione delle ulcere, minzione frequente, non è depressione.
⭕️ Fibromialgia
Questa è una malattia caratterizzata da dolore muscolare cronico e stanchezza. Una persona con fibromialgia può anche avere depressione. Tuttavia, la fibromialgia ha sintomi specifici, come ipersensibilità, crampi muscolari, dolore bruciante profondo, intorpidimento e formicolio agli arti.
⭕️ Ipercalcemia
Letargia, cattivo umore, perdita di memoria e irritabilità sono sintomi comuni della depressione. Sono anche segni di alti livelli di calcio nel sangue. Se hai questi sintomi, il tuo medico può prescrivere un esame del sangue per determinare una diagnosi precisa.
⭕️ Ipotiroidismo
L'ipotiroidismo, una malattia della tiroide, viene spesso diagnosticato erroneamente come depressione. Quando la tiroide ha una funzione ridotta, può influenzare le tue emozioni. Alcuni pazienti con ipotiroidismo ricevono erroneamente antidepressivi, anche se hanno bisogno di trattare la tiroide.
⭕️ Disturbo da stress post-traumatico
Difficoltà emotive, problemi di sonno e concentrazione, irritazione, rabbia sono sintomi sia della depressione che del PTSD. Tuttavia, il PTSD si verifica dopo un evento traumatico. Se hai ricordi o incubi legati a un evento specifico, potrebbe indicare PTSD.
⭕️ Carenza di vitamina D
La vitamina D aiuta il corpo a funzionare bene. I segni che non stai ricevendo abbastanza vitamina D includono debolezza, dolore, stanchezza e cambiamenti di umore. Questi possono anche essere scambiati erroneamente per depressione. Il tuo medico può prescrivere un esame del sangue per capire cosa sta causando i sintomi elencati.
❤️🩹 Sii premuroso e attento a te stesso, prenditi cura della tua salute fisica e mentale. E non dimenticare: solo un medico può fare una diagnosi e prescrivere un trattamento per un recupero più rapido.
долгота: 35.0320729